Hai bé song sinh dính liền sẽ được mổ tách thế nào?
Từng thao tác cho cuộc đại phẫu tách hai bé song sinh, dự kiến kéo dài 12 giờ với êkíp gồm 93 y bác sĩ, được lên kế hoạch tỉ mỉ.

Hoàng Trúc Nhi và Hoàng Diệu Nhi, 13 tháng tuổi, ở TP HCM, cặp chị em gái sinh đôi dính liền vùng chậu, sắp được mổ tách tại Bệnh viện Nhi đồng Thành phố.
Đây là ca mổ tách dính đầu tiên bệnh viện thực hiện kể từ khi thành lập, năm 2018. Nguồn lực cho ca mổ phức tạp này được huy động từ hơn 60 y bác sĩ, điều dưỡng, nhân viên bệnh viện, phối hợp với 30 chuyên gia đầu ngành từ Bệnh viện Nhi đồng 1 và 2, Chợ Rẫy, Chấn thương chỉnh hình, Bệnh viện Mắt, Bệnh viện Xuyên Á và trường Đại học Y dược TP.HCM.
Các chuyên gia đã hội chẩn nhiều lần, ngay từ khi các em mới chào đời, để lên kế hoạch phẫu thuật chi tiết, giảm thiểu nguy cơ biến chứng và tử vong. Ngày 7/6/2019, rời bụng mẹ sau ca mổ bắt thai tuần 33, các em được vận chuyển bằng thiết bị chuyên dụng tới Bệnh viện Nhi đồng TP, được các y bác sĩ theo dõi từ đó.
Trúc Nhi và Diệu Nhi được điều trị ổn định tình trạng suy hô hấp do bệnh màng trong cũng như các bệnh lý liên quan đến trẻ sinh non, nhẹ cân khác. Hai bé được nuôi dưỡng với chế độ hết sức đặc biệt và chuẩn bị kỹ càng, chờ thời điểm thích hợp để tách và tái tạo cơ thể.
Tròn 13 tháng tuổi, hai bé nặng 15 kg, các chỉ số phát triển gần với những trẻ bình thường, đủ điều kiện sức khỏe cần thiết. Các bác sĩ quyết định mổ tách dính, với mục tiêu mang lại cuộc sống hoàn thiện cho cả hai chị em.
Trước phẫu thuật 2 tuần, các bé đã được dự phòng nhiễm khuẩn kỹ lưỡng, uống Amoxcillin mỗi ngày; bôi mũi bằng Mupirocin 2% ngày hai lần; tắm với Chlorhexidine 2% mỗi ngày 7 ngày trước phẫu thuật. Các xét nghiệm cần thiết được thực hiện chặt chẽ, kết quả tốt.
Hai phòng mổ siêu sạch số 11 và 12 cùng phòng hồi sức được cấy không khí, vệ sinh khử khuẩn hàng ngày, chiếu tia UV, sẵn sàng cho cuộc mổ.
Dự kiến mỗi em mất khoảng 250-500 ml máu. Bác sĩ đăng ký 16 đơn vị hồng cầu lắng, 12 đơn vị huyết tương tươi đông lạnh và 12 đơn vị tiểu cầu, dự trù sử dụng cho cả hai bé trong cuộc đại phẫu.
Tiến sĩ, bác sĩ Trương Quang Định, Giám đốc Bệnh viện Nhi đồng Thành phố, chỉ huy và trực tiếp phẫu thuật. 93 thành viên chia thành 11 kíp, phụ trách chuyên biệt các công việc gồm gây mê, dụng cụ, phẫu thuật ngoại tổng quát, chỉnh hình, tạo hình, hồi sức, hồi sức trước mổ, chống nhiễm khuẩn, chẩn đoán hình ảnh và điều dưỡng.
Ca phẫu thuật dự kiến kéo dài 8-12 tiếng, chia thành giai đoạn gây mê và ba thì phẫu thuật. Các công đoạn được phân chia tỉ mỉ, nhằm thực hiện chính xác và nhanh chóng, tối ưu hóa thời gian. Tư thế nằm tốt nhất của bệnh nhi trong từng thì được phân tích, đánh giá kỹ, nhằm đảm bảo hai bé an toàn.
Ca phẫu thuật bắt đầu lúc 6h sáng mai, khi bệnh nhân được chuyển vào phòng mổ, nằm sấp đặt thông tiểu, khâu hậu môn, đo vẽ các đường rạch da. 7h30, kíp gây mê tiến hành gây mê nội khí quản, sát trùng phẫu trường, kê tư thế chuẩn cho hai bệnh nhi.
Ở thì thứ nhất, dài 2 tiếng, hai bệnh nhi nằm ngửa. Dựa trên phân bố mạch máu, phẫu thuật viên tiêu hóa tiến hành chọn lọc, tách đường tiêu hóa. Phẫu thuật viên tiết niệu sẽ chọn giữ lại bàng quang và cơ quan sinh dục bên phải mỗi bé, tách rời các bàng quang, các cơ quan sinh dục về hai phía.
Thì hai, dài khoảng 2 tiếng, hai bệnh nhi được xoay nằm nghiêng về bên trái 60%, chuẩn theo Diệu Nhi. Phẫu thuật viên tiêu hóa và niệu phối hợp rạch da đường tầng sinh môn. Việc tách rời hoàn thành. Trúc Nhi sẽ được chuyển sang phòng mổ siêu sạch số 12. Ekip chính chia đôi đội ngũ, tiến hành tái tạo các bộ phận thiếu cho từng em.
Thì ba, dự kiến trong 4 tiếng, và rất phức tạp, là giai đoạn tái tạo, sắp xếp lại xương và các cơ quan vùng bụng cho hai bé. Lúc này, bệnh nhi nằm ngửa. Các phẫu thuật viên chỉnh hình tiến hành tách khung chậu, xoay và khép xương chậu, hai chân đúng hướng, băng thun cố định chân. Bàng quang, tử cung và phần phụ được xoay vào đúng vị trí ở ổ bụng.
Phẫu thuật viên tiếp tục cố định khớp mu, tạo hậu môn tạm, đóng cân cơ thành bụng, khép da hoàn chỉnh và bó bột cố định. Nếu suôn sẻ như kế hoạch, phẫu thuật kết thúc lúc 18 giờ, bệnh nhân được chuyển tới phòng hồi sức.
Hậu phẫu, bệnh nhi được theo lâm sàng, cận lâm sàng sát sao. Các bác sĩ cũng vạch sẵn các biến chứng có thể xảy ra và phương hướng xử lý. Theo y văn, tỷ lệ sống cả hai bé ở các ca tương tự đạt 74%.
Trường hợp dính vùng bụng chậu theo kiểu ischiopagus tetrapus (quadripus) trong song sinh dính liền như Trúc Nhi và Diệu Nhi cực kỳ hiếm gặp, chỉ 6% số ca dính. Theo ước tính trên thế giới, tỷ lệ song sinh dính nhau là 1 trên 200.000 trẻ sinh sống.
Hai bé gái một tuổi Trúc Nhi, Diệu Nhi, dính nhau vùng bụng chậu, sẽ được gần 100 bác sĩ và chuyên gia mổ tách

Tiến sĩ Trương Quang Định, Giám đốc Bệnh viện Nhi đồng Thành phố, cho biết hơn 60 y bác sĩ cùng gần 30 chuyên gia từ Bệnh viện Nhi đồng 1, Nhi đồng 2, Chợ Rẫy, Chấn thương chỉnh hình TP HCM, Mắt TP HCM, Xuyên Á, Trường Đại học Y dược TP HCM, sẽ tham gia ca mổ tách dính. Nhóm đã hội chẩn nhiều lần thời gian qua để lên kế hoạch phẫu thuật chi tiết, đảm bảo an toàn cho hai cháu.
Cuộc đại phẫu dự kiến kéo dài 12 giờ, từ 6h sáng 15/7. Hai bé hiện 13 tháng tuổi, nặng 15 kg, các chỉ số phát triển gần như trẻ bình thường, đủ điều kiện sức khỏe để được tách dính.
Theo các bác sĩ, hai cháu là trường hợp song sinh dính nhau vùng bụng chậu với bốn chân tách rời theo kiểu Ischiopagus Tetrapus (Quadripus) cực kỳ hiếm gặp.
Các bác sĩ khoa chẩn đoán hình ảnh xác định hai bé gặp nhiều bất thường tại vùng bụng chung. Về tiêu hóa, hai bé có chung một phần hồi tràng, một khung đại tràng và chỉ một lỗ hậu môn. Về hệ thận niệu, các bé có hai bàng quang nằm hai bên ổ bụng chung, mỗi bàng quang được hai niệu quản xuất phát từ hai bé đổ vào thay vì của cùng một bé. Về cơ quan sinh dục, hai bé có tử cung âm đạo đôi. Ngoài ra hai bé còn bị hở khớp mu, khung chậu xếp thành một vòng tròn.
Cặp song sinh Trúc Nhi, Diệu Nhi, ở quận 9, TP HCM, chào đời ngày 7/6/2019, lúc 33 tuần thai, tại Bệnh viện Hùng Vương, cân nặng 3,2 kg. Sau sinh, hai bé được chuyển đến Bệnh viện Nhi đồng Thành phố điều trị các bệnh lý do sinh non, nhẹ cân. Các cháu được nuôi dưỡng với một chế độ đặc biệt, theo dõi tại bệnh viện suốt từ khi chào đời đến nay.
Hơn một năm qua, hai bé sống chung với rất nhiều bất tiện do tình trạng dính nhau. Sáu tháng tuổi, cặp song sinh biết ngồi dậy, bò chồm, học cách thay nhau bước lùi để tập di chuyển. Bố mẹ bé cùng các chuyên gia vật lý trị liệu, các y bác sĩ phối hợp chăm sóc các cháu những việc nhỏ nhặt nhất trong sinh hoạt thường ngày như thay tã chung, mớm sữa, vệ sinh đặc biệt phần thân dính liền…
50 ngày đầu đời của đôi song sinh dính gan
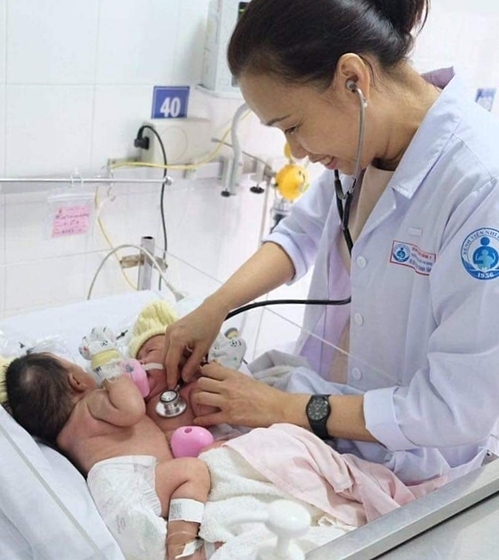
Hai bé gái dính nhau lá gan, chỉ có một rốn và nằm úp mặt vào nhau nên phải có hai điều dưỡng cùng phối hợp chăm sóc.
Sinh mổ ở Bệnh viện Từ Dũ khi 36 tuần thai, hai bé tổng cân nặng 5,3 kg lập tức được chuyển sang Bệnh viện Nhi Đồng 1 để chăm sóc chờ đủ sức khỏe mổ tách. Từ đó cho đến ca mổ tách vào ngày 2/10, đôi song sinh được các điều dưỡng nuôi nấng, mẹ bé hàng ngày đến vắt sữa gửi cho con bú.
Hàng ngày có hai điều dưỡng phối hợp chăm sóc cho các bé. Tiến sĩ Nguyễn Thu Tịnh, Bệnh viện Nhi đồng 1, cho biết do mặt hai bé đối diện và gần nhau lại cử động nhiều, hai điều dưỡng phải cùng vệ sinh miệng, cho bú. Trong lúc một người thực hiện vệ sinh miệng và cho bé bú, một người phải phụ giữ bé còn lại. Mỗi lần tắm cho bé, ít nhất 3 điều dưỡng phải cùng thao tác trên chiếc chậu tắm đặc biệt có kích cỡ lớn.
Các điều dưỡng thường xuyên chú ý để hai bé không cào trầy mặt nhau, xoay trở cùng lúc nhằm tránh biến chứng tì đè, chỉnh sửa đường truyền. Rốn hai bé nằm ở cuối phần bụng dính nhau, có chung cuống rốn, dễ cọ vào vùng da lân cận gây chảy máu nên phải vệ sinh kỹ.
Mẹ các bé 40 tuổi quê Quảng Nam, phát hiện hai con có bất thường khi siêu âm thai 30 tuần. Bác sĩ địa phương hướng dẫn chị vào Bệnh viện Từ Dũ khám. Xác định song thai dính nhau phần gan, bác sĩ Từ Dũ phối hợp cùng Nhi đồng 1 theo dõi sát sức khỏe thai phụ và thai nhi, sinh mổ chủ động ngày 13/8.
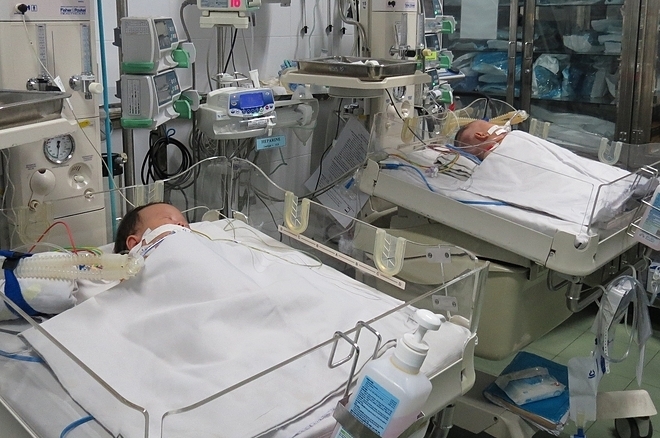
50 ngày sau, hai bé đạt tổng cân nặng 7,9 kg, đủ sức khỏe để trải qua ca mổ tách. Các bác sĩ Bệnh viện Nhi Đồng 1 cũng đã chuẩn bị xong phương án mổ tách hai cháu. Đây là ca mổ tách song sinh dính nhau nhỏ tuổi nhất tại bệnh viện.
Cuộc mổ đối diện nhiều khó khăn do gan của trẻ sơ sinh rất dễ vỡ, không có màng bao gan dai như trẻ lớn, khi vỡ khó cầm máu. Việc xử lý nhánh tĩnh mạch cửa trong gan đòi hỏi kíp mổ phải thật cẩn thận, khống chế kiểm soát tốt hệ mạch máu để tránh nguy hiểm ngay trên bàn mổ.
Theo bác sĩ Đào Trung Hiếu, Phó Giám đốc Bệnh viện Nhi Đồng 1 cũng là phẫu thuật viên chính, nhờ chuẩn bị chu đáo, phối hợp tốt, cuộc mổ tách diễn tiến thuận lợi. Ca phẫu thuật hoàn tất sau 2,5 giờ, sớm hơn dự kiến ban đầu là mổ khoảng 4 giờ. Kíp mổ tách phần gan dính dài 5-6 cm, chiếm khoảng 1/3 thể tích gan hai bên. Hai bé chung nhau phần cuối xương ức nên các bác sĩ đã chẻ đôi xương ức ra cho mỗi bé một nửa.
“Cặp đôi có chung một rốn, chúng tôi quyết định chia mỗi bé một nửa rốn và tạo hình rốn để đảm bảo chức năng, thẩm mỹ về sau”, bác sĩ Hiếu nói.
Ngày 3/10, hai bé gái được cai máy thở sau một ngày phẫu thuật tách rời. Mỗi bé được chăm sóc ở một giường bệnh riêng, thoải mái duỗi chân tay, không còn phải trong tư thế dính chặt nhau, chung nhau một lá gan, một rốn.
Mổ tách cặp song sinh dính nhau ở gan

Hai bé gái song sinh quê Quảng Nam chào đời tháng 8 tại Bệnh viện Từ Dũ. Bác sĩ phát hiện cặp đôi dính nhau phần gan từ trong bụng mẹ, phối hợp sản và nhi theo dõi. Sau sinh mổ thành công, hai bé được chuyển về bệnh viện nhi chăm sóc.
Bác sĩ Đào Trung Hiếu, Phó giám đốc Bệnh viện Nhi đồng 1, cho biết kết quả khảo sát sau chào đời thấy cặp song sinh dính liền phần gan, thông nối tĩnh mạch cửa trong gan. Hai bé được mổ tách khi được 1,5 tháng tuổi, cân nặng 7,9 kg.
Theo bác sĩ Hiếu, cuộc mổ đối diện nhiều khó khăn. Gan của trẻ sơ sinh rất dễ vỡ, không có màng bao gan dai như trẻ lớn, khi vỡ khó cầm máu. Việc xử lý nhánh tĩnh mạch cửa trong gan đòi hỏi kíp mổ phải thật cẩn thận, khống chế kiểm soát tốt hệ mạch máu để tránh nguy hiểm. Vấn đề phủ da che kín phần tách rời cũng là thách thức với các bác sĩ.
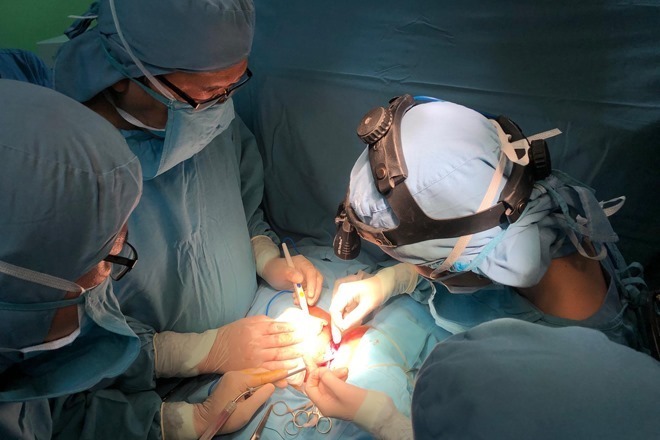
Quá trình mổ, thời gian gây mê kéo dài hơn dự kiến do một bé yếu hơn bé còn lại. Sau khoảng 3 tiếng đồng hồ kể từ khi gây mê, hai bé được tách thành công, mọi việc diễn ra thuận lợi.
Đây là ca mổ bệnh nhân nhỏ tuổi nhất với dị tật dính nhau phần gan tại Bệnh viện Nhi đồng 1. Nếu trì hoãn có thể nguy hiểm thêm cho các bé, đồng thời ảnh hưởng tâm lý người nhà.
hai bé gái được cai máy thở sau một ngày phẫu thuật tách rời. Mỗi bé được chăm sóc ở một giường bệnh riêng, thoải mái duỗi chân tay, không còn phải trong tư thế dính chặt nhau, chung nhau một lá gan, một rốn.
https://vietnamhotnew.com/ho-lien-hinh-10x-lo-clip-nhay-cam/
Vụ Nữ Diễn Viên 10X Hồ Liên Hinh Lộ Clip Nhạy Cảm Dài 20 Phút
